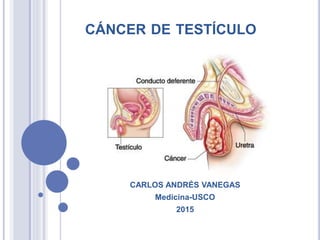
Cáncer de testículo
- 1. CÁNCER DE TESTÍCULO CARLOS ANDRÉS VANEGAS Medicina-USCO 2015
- 2. CÁNCER DE TESTÍCULO Lance Amstrong: Es una prueba viviente de que el cáncer de testículo es curable. Una vez dijo, "es irónico, solía montar en bicicleta para vivir. Ahora sólo quiero vivir para montar en bicicleta".
- 3. DEFINICIÓN Consiste en un cáncer que se desarrolla en uno o ambos testículos. Más del 90% de estos cánceres se desarrollan en las “células germinativas”.
- 5. CÁNCER DE TESTÍCULO EPIDEMIOLOGÍA Neoplasia más frecuente en hombres de 20-35 años de edad. En el 2007 el cáncer de testículo fue la cuarta causa de muerte en hombres. Discretamente más frecuentes en el testículo derecho. 1 % de todos los cánceres en hombres. El cáncer testicular es de 4 a 5 veces mas frecuente en la raza blanca. Tumores de células germinales (TCG) predomina en 95%. Para propósitos de manejo se dividen en 2 grandes grupos Seminoma (95 % sobrevida a 5 años). No seminomas (90% sobrevida a 5 años). Dr. Jaime Alejandro Saavedra Abril, Ca Testicular 1:47-59 2009 Revista mexica
- 6. Para el año 2014, los cálculos de la Sociedad Americana Contra El Cáncer para este cáncer en los Estados Unidos son: Se diagnosticarán alrededor de 8,820 nuevos casos de cáncer de testículo. Alrededor de 380 hombres morirán de cáncer de testículo. > principalmente semínimas la probabilidad de que un hombre padezca cáncer de testículo en su vida es de aproximadamente 1 en 270. 1-1.5% de los cánceres en el hombre Edad % dx: 33 años 6% niños y adolescentes 7% mayores de 55 años.
- 7. FACTORES DE RIESGO Criptorquídea 20 a 40 veces más riesgo relativo. Cáncer de testículo previamente. 1-2% desarrollan un segundo primario en el testículo contralateral. Historia familiar. Alteraciones en fertilidad Infección por HIV Síndrome de Klinefelter se asocia con TCG mediastinal extragonadal Síndrome de Down Síndrome de Peutz-Jeghers, tumores testiculares de células de Sertoli Todos estos factores predisponen al desarrollo de Ca in situ e invasor de testículo.
- 8. Gen 12p anomalía cromosómica característica de los TCG copias adicionales del brazo corto del cromosoma 12 independiente del subtipo histológico sensibilidad cercana al 80-90% Gen 11p perdida de heterocigocidad. desarrollo de neoplasias testiculares. Gen TGCT1 Oncogenes y genes supresores: K-ras, C-kit, Hst-1, N- ras FACTORES CITOGENÉTICOS Cancer Genet Cytogenet, 1990 Clínicas de Urología de Norteamérica, 1998
- 9. PATOLOGIA Espermatogenicas 95% Mayoria malignas seminomatosos y no seminomatosos células de Sertoli y (células de Leydig. malignos en el 10% CELULAS GERMINALES CELULAS NO GERMINALES El carcinoma in situ llega a ser un tumor invasivo de células germinales en un periodo aproximado de cinco años.
- 10. TUMOR DE CÉLULAS GERMINALES 4 década NO: algún elemento no seminomatoso o en los que esté incrementada la alfa feto proteína (carcinoma embrionario, tumor del saco de Yolk, coriocarcinoma y el teratoma) 3 década de la vida. La mayoría incluyen diferentes tipos de células Seminomatosos No seminomatosos
- 11. SEMINOMA Tumor más frecuente (35-50%) Se clasifica en: - Tipo I (10%-bien diferenciado) - Tipo II (60%-moderadamente diferenciado), “típico” - Tipo III (30%- mal diferenciado), “anaplásico” Pacientes en la cuarta década de la vida. Son muy radiosensibles. 36% tiene metástasis al momento del Diagnóstico.
- 12. SEMINOMA Seminoma espermatocítico: variedad del seminoma puro poco frecuente (2%) se observa sobre los 50 años comportamiento benigno aunque puede sufrir transformación sarcomatosa (rabdomiosarcoma).
- 14. Tumor de células redondas con moderada a intensa cariomegalia y figuras binucleadas aisladas. Anisonucleolosis. Abundantes mitosis
- 15. NO SEMINOMAS Estos tipos de tumores de células germinales usualmente se presentan en hombres que están en los últimos años de la adolescencia y a principios de los 30's. Existen cuatro tipos principales de tumores no seminomas:
- 16. CARCINOMA EMBRIONARIO. 25% de tumores germinales. Forma infantil (tumor de Yolk, del saco vitelino o del seno endodérmico), más frecuente tumor testicular en los niños. Habitualmente no lo hace en forma pura 75% produce AFP y 80% tiene GCH (+) No es infrecuente que presente hemorragia intratumoral y necrosis. 60% se presenta con metástasis ganglionares regionales al momento del diagnóstico
- 17. Se presenta en adultos y niños Contiene restos de las tres capas embrionarias (ecto, meso y endodermo) Forma inmadura contiene elementos celulares primitivos indiferenciados Es un tumor radio y quimiorresistente Producen AFP en el 37% y la GCH en 25% Un 15% tiene metástasis al momento del diagnóstico TERATOMA. Tres tipos principales de teratoma: • teratomas maduros. • teratomas inmaduros. • teratoma con malignidad de tipo somático.
- 19. CORIOCARCINOMA. Afortunadamente son los más infrecuentes (< 2%) Lesiones únicas y pequeñas, con centro hemorrágico Puede visualizarse sincitio y citotrofoblasto Su diseminación es rápida y por vía hematógena habitualmente Presenta casi 100% de metástasis al momento del diagnóstico
- 21. MARCADORES TUMORALES Niveles elevados de AFP y/o Beta-HCG se observan en el 80-85% de los pacientes con tumores no seminomatosos, aún sin enfermedad metastásica. Beta-HCG se eleva en menos del 20% de los seminomas, y AFP nunca se encuentra elevada en seminomas puros.
- 22. Es uno de los pocos tumores que poseen marcadores séricos específicos: BHCG AFP Permiten un seguimiento adecuado y una intervención más temprana en el curso de la enfermedad.
- 23. proteína producida en la gestación temprana por el hígado fetal, tracto gastrointestinal y saco vitelino. eleva en tumores del saco vitelino y en tumores mixtos de células germinales con elementos del saco vitelino (carcinoma embrionario). Se incrementa entre el 40 al 60% de pacientes que tienen metástasis. T ½ 5-7 Días Glicoproteínasincitiotrofoblast o placenta en desarrollo > tumores que contienen sincitiotrofoblasto: seminomas – coriocarcinomas > en más del 80% de los tumores de células germinales no seminomatosos. falsos positivos: reactividad cruzada con anticuerpos de la hormona luteinizante (tto hipogonadismo). T ½ 30 horas AFP B-HCG
- 24. < especifica > 80% de tumores seminomatosos y en el 60% en no seminomatosos DHL Los tumores no seminomas : elevan AFP y/o HCG. los seminomas puros aumentan los niveles de HCG, pero nunca los niveles de AFP. (Los tumores pueden ser mixtos y tienen áreas de seminoma y no seminoma). Los tumores de las células de Leydig y de Sertoli no segregan estas sustancias. Si el tumor es pequeño, puede que estos niveles de marcadores tumorales no estén elevados.
- 25. DISEMINACIÓN Primaria Linfática Derecho Intercavoaórticos Precavos Preaórticos Izquierda Paraaórticos Preaórticos Secundaria Hematógena Pulmón, Hígado,Cerebro, Riñón, Ósea
- 26. Linfáticos testiculares Ganglios linfáticos adyacentes a los hilios renales (centinelas o primarios) Ganglios lumboaórticos Ganglios mediastínicos Ganglios supraclaviculares Vía hematógena, hacia los pulmones, hígado y cerebro
- 27. ESTADIFICACIÓN Clasificación TNM Clasificación de Anderson Estadificación internacional
- 28. Estadificación TNM Dr. Jaime Alejandro Saavedra Abril, Ca Testicular 1:47-59 2009 Revista mexica
- 29. Dr. Jaime Alejandro Saavedra Abril, Ca Testicular 1:47-59 2009 Revista mexicana de urología,
- 30. Dr. Jaime Alejandro Saavedra Abril, Ca Testicular 1:47-59 2009 Revista mexica
- 31. Estadios. Dr. Jaime Alejandro Saavedra Abril, Ca Testicular 1:47-59 2009 Revista mexica
- 32. ESTADIFICACIÓN Anderson Clasifica de acuerdo a el sitio metastásico y el tamaño de los tumores. I: Limitado al testículo II: Ganglios regionales III: Tumor más allá del diafragma. Dr. Jaime Alejandro Saavedra Abril, Ca Testicular 1:47-59 2009 Revista mexica
- 33. Clasifica de acuerdo al valor de los marcadores tumorales y los sitios de metástasis ganglionares o viscerales en 3 niveles. ESTADIFICACIÓN INTERNACIONAL Es el resultado de la unificación de todos los criterios anteriores. Dr. Jaime Alejandro Saavedra Abril, Ca Testicular 1:47-59 2009 Revista mexica
- 34. ESTADIFICACIÓN INTERNACIONAL I. Tumor confinado al testículo, sin evidencia de actividad tumoral posterior a orquiectomía, desde los puntos de vista clínico, bioquímico y de imagen. II. Metástasis a ganglios retroperitoneales, con tumor no palpable y sin hidronefrosis. III. Enfermedad retroperitoneal palpable o metástasis ganglionares supradiafragmaticas o viscerales, o ambas. Dr. Jaime Alejandro Saavedra Abril, Ca Testicular 1:47-59 2009 Revista mexica
- 35. CLÍNICA Muchas veces evolución asintomática, hallazgo por auto-palpación Síntoma más frecuente es el aumento de volumen indoloro, irregular y duro del testículo Masa indolora no se trans-ilumina, y con frecuencia produce la sensación de peso Infrecuente dolor testicular y cuando aparece (10%) se debe a hemorragia intratesticular o necrosis
- 36. La presencia de dolor con o sin masa palpable 10% hemorragia o infarto tumoral. ¿procesos inflamatorios?. Así que, se recomienda realizar ultrasonido si los síntomas persisten después de dos semanas de tratamiento
- 37. ECOGRAFÍA Permite detección de neoplasias no sospechadas por el examen. Descarta diagnóstico diferencial. Permite el examen simultáneo del testículo contralateral. Pesquisa la presencia de microcalcificaciones. Sensibilidad de 95% pero con una especificidad menor.
- 38. Seminomas: sólidos, hipoecogénicos, homogéneos, bien delimitados y relativamente bien vascularizados. Teratocarcinomas: mixtos, heterogéneos, con áreas quísticas y con abundante vascularización. Tumores embrionarios: calcificaciones focales irregulares y escasa vascularización. Tumores mixtos hacen confuso el patrón ecográfico. Tumores benignos: Raros, hiperecogénicos (especialmente los que derivan del estroma, como lipomas y fibromas).
- 40. EL PRINCIPAL USO ES PARA LA ESTADIFICACIÓN. EL GRADO DE CERTEZA ES DE 80%, CON FALSOS (–) DE 23% (DEPENDERÁ DEL VOLUMEN GANGLIONAR) . LOS GANGLIOS LINFÁTICOS SE CONSIDERAN INEQUÍVOCAMENTE ANORMALES SI MIDEN MÁS DE 1,5 CM DE DIÁMETRO. PROCEDIMIENTO DE ELECCIÓN PARA SEGUIR PACIENTES SOMETIDOS A QMT O RT. La exactitud de la RNM no es superior a la TAC Eur J Surg Oncol, 1993 Techniques in Urology, 1995 TAC
- 42. La RM es de utilidad especialmente en la detección y la caracterización de metástasis en SNC, hígado y musculo esqueléticos así como para encontrar invasión tumoral de la vena cava inferior, fistulas entéricas y en pacientes que son alérgicos al yodo en los que no se puede realizar una TC. • BIOPSIA TESTICULAR • La preoperatoria no está indicada Debe ser la extirpación del testículo en block • El abordaje debe ser inguinal para ligar lo más lejos posible los elementos del cordón y deferente Tomografía por emisión de positrones
- 43. TRATAMIENTO El tratamiento inicial es la orquidectomía radical Biopsia lenta Alternativas terapéuticas complementarias
- 44. ESTADIO I: Seminoma: 80% de los pacientes quedan curados tras la orquiectomía,. • Administrar quimioterapia con 1 ó 2 ciclos de un fármaco llamado carboplatino. • No administrar ningún tratamiento y realizar observación cuidadosa del paciente • Tratamiento con radioterapia. Estos tumores son muy radiosensibles y la radioterapia es eficaz para tratarlos. Los criterios de riesgo para que la enfermedad reaparezca son que el tumor mida más de 4 cm. o que invada la rete testis o red testicular
- 45. NO SEMINOMA: 70% de los pacientes se curan solamente con cirugía Los pacientes cuyo tumor invade los vasos sanguíneos o los vasos linfáticos del testículo tienen más riesgo de que la enfermedad reaparezca y por lo tanto deben recibir dos ciclos de quimioterapia con unos fármacos llamados bleomicina, etopósido y cisplatino (BEP). Estadio II: Los pacientes con estadio II tienen enfermedad en los ganglios del retroperitoneo Seminoma: radioterapia 3 ciclos de BEP o cuatro ciclos de cisplatino y etopósido (EP), que consiguen un resultado equivalente. En algunos pacientes, después de estos tratamientos quedan restos de los ganglios linfáticos del retroperitoneo que no desaparecen por completo. PET u obtener una biopsia de la lesión para ayudar a tomar la decisión más adecuada.
- 46. No seminoma: en estos pacientes, el tratamiento más habitual es administrar quimioterapia con 3 ciclos de BEP Sin embargo, al contrario que en los pacientes con seminoma, en estos casos es más frecuente que los restos contengan tumor, por lo que lo habitual es quitarlos mediante una operación, salvo que sean muy pequeños Estadio III: Pacientes con pronóstico favorable: el tratamiento consiste en 3 ciclos de BEP o 4 de EP. Pacientes con pronóstico intermedio o desfavorable: el tratamiento consiste en 4 ciclos de BEP. En algunos pacientes se ofrecen otras alternativas, como esquemas de quimioterapia distintos o quimioterapia con dosis altas,
- 47. Las quimioterapias de rescate más utilizadas se conocen por sus siglas: VIP (vinblastina, ifosfamida y cisplatino) o TIP (paclitaxel, ifosfamida y cisplatino).
- 49. GRACIAS
