Acls ritmos
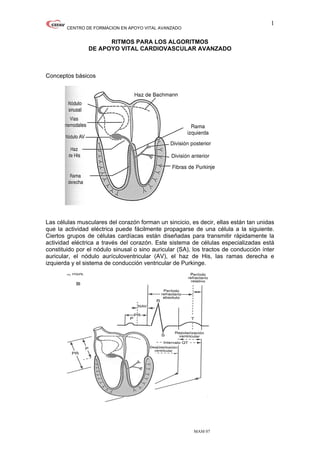
- 1. CENTRO DE FORMACION EN APOYO VITAL AVANZADO MAM 07 1 RITMOS PARA LOS ALGORITMOS DE APOYO VITAL CARDIOVASCULAR AVANZADO Conceptos básicos Las células musculares del corazón forman un sincicio, es decir, ellas están tan unidas que la actividad eléctrica puede fácilmente propagarse de una célula a la siguiente. Ciertos grupos de células cardíacas están diseñadas para transmitir rápidamente la actividad eléctrica a través del corazón. Este sistema de células especializadas está constituido por el nódulo sinusal o sino auricular (SA), los tractos de conducción ínter auricular, el nódulo aurículoventricular (AV), el haz de His, las ramas derecha e izquierda y el sistema de conducción ventricular de Purkinge.
- 2. CENTRO DE FORMACION EN APOYO VITAL AVANZADO MAM 07 2 En algunas áreas del corazón existen células automáticas, capaces de despolarizarse espontáneamente. Bajo condiciones normales, el área que se despolariza más rápidamente determinando así la frecuencia cardíaca, es el nódulo sinusal o sino auricular. La despolarización del nódulo sinusal es muy débil para ser vista en el ECG de superficie ,pero su activación es inferida por el efecto sobre la despolarización auricular ( la onda p sinusal) Dado que el nódulo sinusal está localizado en el borde superior derecho del corazón, la propagación de la activación auricular se produce de arriba hacia abajo y de derecha a izquierda, lo que genera un vector resultante que se dirige hacia el polo positivo de las derivaciones D I y avF y se aleja del polo positivo de avR, pero la cantidad de energía eléctrica no es grande debido a la escasa masa muscular de la aurícula. Por lo tanto ,se registrará una pequeña deflexión positiva en la parte inicial del ECG, en las derivaciones D I y avF y deflexión negativa en avR, la llamada “onda p”. Una vez que la onda de despolarización alcanza el nódulo AV, se produce un retardo fisiológico de la conducción para que la contracción auricular tenga lugar antes que la contracción ventricular. Durante este tiempo, la actividad eléctrica se propaga muy lentamente en el nódulo AV y en las porciones proximales del sistema de conducción, el haz de His. Todas estas estructuras son tan pequeñas que su actividad eléctrica no es detectada en el ECG de superficie. Así, no se produce movimiento de la línea de base, es el intervalo isoeléctrico PR. El segmento PR incluye a la onda p. Bajo condiciones normales, una vez que la onda de despolarización se ha propagado a través del nódulo AV, el haz de His y las porciones iniciales de las ramas, la primera parte del miocardio ventricular que se despolariza es el septum, de izquierda a derecha. La porción inicial de la despolarización ventricular en el ECG está determinada por esta despolarización septal. El septum es más pequeño que la gran masa de miocardio ventricular y así, la deflexión inicial es pequeña. Dado que la despolarización ventricular se propaga de izquierda a derecha y algo hacia abajo, esta activación eléctrica se mueve lejos del polo positivo de DI y produce una deflexión negativa pequeña en esta derivación, llamada onda q. Luego la despolarización se propaga a lo largo del sistema de conducción ventricular general; primero el septum, luego el ápex y entonces la pared libre de ambos ventrículos. En un corazón normal, el ventrículo izquierdo tiene un grosor de 10 mm. y el derecho solo 3 mm. Como la despolarización de ambos ventrículos ocurre casi al mismo tiempo, la gran masa muscular del izquierdo genera sustancialmente más actividad eléctrica y así, la fuerza eléctrica neta se dirige hacia abajo y algo hacia la izquierda. Esto produce una deflexión positiva grande en DI y usualmente la misma en avF, la onda R. La despolarización continúa a través del resto de ambos ventrículos, la última zona activada es la porción más alta de la pared libre del ventrículo izquierdo y tracto de salida del ventrículo derecho. En este momento la actividad eléctrica se propaga en dirección opuesta a los pies y así , se registra una deflexión negativa en avF, la onda S. Después que el ventrículo ha sido totalmente despolarizado, existe poca actividad hasta que se inicia la repolarización. Así, el ECG se hace isoeléctrico por un intervalo de tiempo, el segmento ST. La repolarización, es decir el retorno de las células miocárdicas a su estado basal de potencial negativo de reposo, se inicia a continuación, de epicardio a endocardio. Como la despolarización se produce de
- 3. CENTRO DE FORMACION EN APOYO VITAL AVANZADO MAM 07 3 endocardio a epicardio y ambos procesos tienen carga eléctrica contraria, los vectores resultantes de ambos se van a dirigir en la misma dirección. El vector de repolarización se va a dirigir hacia la izquierda (el ventrículo izquierdo es más grande que el derecho) y hacia abajo, siguiendo la misma dirección del vector de despolarización. La repolarización ventricular produce la onda T. Su dirección sigue la misma dirección del complejo QRS. Será positiva en DI, DII y avF y negativa en avR. Puede ser positiva o negativa en V1 pero es positiva de V2 a V6. En D II y avL es variable Cualquier modificación en la despolarización conlleva modificaciones significativas de la repolarización. Esto explica los cambios secundarios de la repolarización por situaciones que modifican la despolarización ventricular (crecimiento ventricular izquierdo, bloqueos de rama, síndrome de pre excitación, extrasístole ventricular) que deben diferenciarse de los cambios primarios de la misma (isquemia miocárdica, alt. hidroelectrolíticas). Una vez concluida la repolarización, hay nuevamente un período de inactividad eléctrica y la línea de base del ECG permanece isoeléctrica hasta que el siguiente impulso, originado normalmente en el nódulo sinusal, produce un nuevo complejo p- QRS-T Ondas, intervalos y segmentos del ECG Ondas Onda p: es debida a despolarización de aurículas. Redondeada, duración máxima 0,10 seg. voltaje máximo 2,5 mm. Positiva en todas las derivaciones salvo avR en que es negativa y en V1 en que es bifásica Complejo QRS: conjunto de ondas que representa la despolarización de los ventrículos. Dura entre 0,06 y 0,10 segundos. Puede ser predominantemente positivo, negativo o bifásico (una porción positiva y una porción negativa). Onda Q (q): es la primera onda negativa del complejo QRS, precede a la R Onda R (r ): es toda onda positiva, la segunda onda positiva se denomina R´ (erre prima) Onda S (s): es toda onda negativa después de una onda positiva Onda T: representa la repolarización de los ventrículos. Es positiva en todas las derivaciones salvo avR, donde es negativa. Existen excepciones tales como encontrar una onda T negativa aislada en D3 en obesos, ondas T negativas en las primeras precordiales (V1 a V4) en niños y en el 25% de las mujeres. Onda U: sigue a la onda T, de significado incierto y escaso voltaje, se ve mejor en precordiales Período refractario: es el período que sigue a la activación eléctrica durante el cual la célula cardíaca no puede ser activada. Período refractario absoluto: ningún estímulo, por muy intenso que sea podrá activar a la célula. Período refractario relativo: un estímulo supranormal puede activar a la célula miocárdica
- 4. CENTRO DE FORMACION EN APOYO VITAL AVANZADO MAM 07 4 Ritmo sinusal normal
- 5. CENTRO DE FORMACION EN APOYO VITAL AVANZADO MAM 07 5 RITMOS DE PARO CARDIACO FV/TV SIN PULSO Fisiopatología • Los ventrículos contienen zonas de miocardio normal que alternan con zonas de miocardio isquémico, lesionado o infartado, lo que determina un patrón caótico de despolarización ventricular Criterios definitorios por ECG • Frecuencia/complejo QRS: imposible de determinar, no hay ondas p, QRS ni T reconocible • Ritmo: indeterminado. Patrón de deflexiones agudas ascendentes y descendentes • Amplitud: se mide altura de la deflexión del extremo superior al inferior. A veces se utiliza para describir la fibrilación como fina (amplitud 2 a < 5 mm), leve-moderada (5-<10 mm), gruesa (10 a <15 mm) o muy gruesa (>15 mm) Manifestaciones clínicas • El pulso desaparece al comenzar la FV • Colapso ,inconciencia • Respiración agónica apnea en < 5 minutos. • Comienzo de muerte reversible Etiologías comunes • SCA que provoca zonas de isquemia en el miocardio. • TV estable no tratada que pasa a inestable. • EV con fenómeno R sobre T • Acción de fármacos, alteraciones hidroelectrolíticas o ácido-base que prolongan el período refractario relativo • Prolongación primaria o secundaria del QT • Electrocución, hipoxia y muchas otras. Tratamiento recomendado • Es esencial la desfibrilación precoz • Administración de medidas para prolongar el período de muerte reversible: 02, RCP, intubación, epinefrina, vasopresina. • Administración de fármacos para prevenir refibrilación tras una descarga exitosa: lidocaína, amiodarona, procainamida, ß bloqueantes • Administración de agentes para ajustar el medio interno: bicarbonato, magnesio
- 6. CENTRO DE FORMACION EN APOYO VITAL AVANZADO MAM 07 6 FIBRILACION VENTRICULAR GRUESA FIBRILACION VENTRICULAR FINA FIBRILACION VENTRICULAR DESFIBRILADA CON ÉXITO FIBRILACION VENTRICULAR DESFIBRILADA QUE SALE A ASISTOLIA
- 7. CENTRO DE FORMACION EN APOYO VITAL AVANZADO Criterios definitorios por ECG • Tres o más complejos ventriculares sucesivos a una frecuencia > 100 lpm,en general 120- • QRS > 120 mseg o 0,12 seg.,ancho y bizarro, con onda T de dirección inversa a la del QRS • Sostenida: dura > 30 segundos. No sostenida: dura < 30 segundos. • Monomorfa: todos los complejos QRS iguales • Polimorfa: complejos QRS de distinta morfología e intervalos RR variables • Disociación AV: ondas p a menor frecuencia que los QRS y sin relación con ellos, Manifestaciones clínicas y tratamiento Los síntomas y signos dependen de la reserva cardiovascular del paciente • Sin pulso: se trata igual que la fibrilación ventricular, el paciente está en paro • Con pulso: MAM 07 7 TAQUICARDIA VENTRICULAR 250 lpm (distancia entre una R y la siguiente) pocas veces se ven las ondas p o Estable: sin síntomas ni signos graves * o Inestable: con síntomas o signos graves * *ver algoritmo taquicardias TAQUICARDIA VENTRICULAR MONOMORFA TAQUICARDIA VENTRICULAR NO SOSTENIDA TAQUICARDIA VENTRICULAR POLIMORFA
- 8. CENTRO DE FORMACION EN APOYO VITAL AVANZADO MAM 07 8 ACTIVIDAD ELECTRICA SIN PULSO Fisiopatología • Los impulsos de conducción cardíaca tienen un patrón organizado, pero que: a) no causan contracción miocárdica (lo que antes se llamaba disociación electromecánica) b) causan llenado ventricular insuficiente durante la diástole por contracciones inefectivas Criterios definitorios por ECG • El ritmo muestra actividad eléctrica organizada (que no es FV ni TV sin pulso) • Pocas veces es tan organizado como el ritmo sinusal normal • Puede ser angosto (QRS < 0,10 seg.) o ancho (QRS > 0,12 seg.), rápido (> 100 lpm) o lento (< 60 lpm) • Lo más frecuente: rápido y angosto (etiología extracardíaca) o lento y ancho (etiología cardíaca) Manifestaciones Clínicas • Colapso, inconciencia • Respiraciones agónicas o apnea • Sin pulso detectable por palpación arterial (puede ser hasta 50-60 mm Hg. de presión arterial sistólica, en estos casos se denomina pseudo-AESP) Etiologías comunes Regla mnemotécnica de las 6H y las 6T ♦ Hipovolemia ♦ Tabletas , tóxicos ♦ Hipoxia ♦ Taponamiento cardiaco ♦ Hidrogenión-acidosis ♦ Neumotórax a Tensión ♦ Hiperkalemia,hipokalemia ♦ Trombosis coronaria ♦ Hipotermia ♦ Trombosis pulmonar (embolia) ♦ Hipoglicemia ♦ Trauma
- 9. CENTRO DE FORMACION EN APOYO VITAL AVANZADO Criterios definitorios por ECG • Frecuencia: no se observa ninguna actividad ventricular o ésta es ≤ 6/min.La llamada "asistolia con onda p" aparece cuando solo hay impulsos auriculares para formar ondas p pero no se conducen al ventrículo • Ritmo: no se observa actividad ventricular o ésta es ≤ 6/min. • PR: no se puede determinar, ocasionalmente se observa la onda p pero por definición la • Complejo QRS: no se observan deflexiones compatibles con un complejo QRS Manifestaciones clínicas • Inconciente, sin respuesta. Al principio pueden haber respiraciones agónicas • Sin pulso, sin presión • Paro cardíaco Etiologías comunes • Fin del camino de la vida (muerte) • Isquemia, hipoxia de numerosas causas • Insuficiencia respiratoria aguda (falta de 02, apnea, asfixia) • Descarga eléctrica masiva, electrocución, rayo • Post descargas fibrilatorias MAM 07 9 ASISTOLIA onda R debe estar ausente Tratamiento recomendado • Algoritmo universal, algoritmo para asistolia • Verificar siempre si hay orden de no reanimar • Examen ABCD primario (RCP básica) • Examen ABCD secundario ASISTOLIA PRESENCIADA ASISTOLIA SÓLO ONDAS P ASISTOLIA
- 10. CENTRO DE FORMACION EN APOYO VITAL AVANZADO Fisiopatología • Formación y conducción normal del impulso • Aceleración de la descarga del nódulo sinusal > 100 lpm. • Es más bien un signo físico que una arritmia o un cuadro patológico Criterios definitorios y características por ECG • Frecuencia: > 100 lpm. Hasta 200 lpm en gente joven • Ritmo: sinusal • PR: ≤0,20 seg.El PR se va acortando a mayor frecuencia, no < 0,12 seg. Como se acorta, puede ser difícil ver la onda p. Tome trazado a velocidad 50 mm/seg. para separar la onda p del QRS • Complejo QRS: normal. Puede presentar complejos QRS anchos si hay un bloqueo de rama pre-existente. Pero el origen sigue siendo sinusal Manifestaciones clínicas • Ninguna específica para la taquicardia • Los síntomas son secundarios a la causa que generó la taquicardia ( fiebre, hipovolemia, Tratamiento recomendado • No tratar nunca la taquicardia • Tratar solo las causas de la taquicardia • No aplicar nunca una descarga eléctrica (cardioversión eléctrica) MAM 07 10 TAQUICARDIAS TAQUICARDIA SINUSAL dolor, shock) Etiologías comunes • Ejercicio normal • Fiebre • Hipovolemia • Estimulación adrenérgica; ansiedad • Hipertiroidismo TAQUICARDIA SINUSAL
- 11. CENTRO DE FORMACION EN APOYO VITAL AVANZADO AUTOMATICA O ECTOPICA: por alteración en la formación del impulso eléctrico. Células marcapasos distintas al nódulo sinusal, con automatismo aumentado (con capacidad de despolarizarse en forma espontánea), gatillan la actividad eléctrica del corazón sobrepasando la frecuencia cardíaca del nódulo sinusal. El impulso eléctrico se genera en células distintas al nódulo sinusal desde marcapasos auriculares o de la unión. Ej.: Taquicardia auricular multifocal (pacientes EBOC), taquicardia ectópica auricular o nodal (niños). Son resistentes a la cardioversión eléctrica POR REENTRADA: requiere se cumplan 3 requisitos 1. Un circuito disponible con 2 vías capaces de conducir el impulso 2. Diferente período refractario en ambas vías del circuito 3. Diferente velocidad de conducción en ambas vías El impulso baja por la vía común. Al encontrarse con dos vías, desciende por la rama derecha que ya se recuperó de su período refractario porque es más corto y tiene capacidad para conducir (ver C1). En cambio la rama izquierda se encuentra aún en período refractario y no puede conducir estímulos. Pero desciende lentamente por la derecha pues tiene velocidad de conducción más lenta. Al llegar a la porción distal de la rama izquierda (viajando por la rama derecha) es capaz de reentrar por la rama izquierda (ver C2), ascendiendo, porque esta rama ya se ha recuperado y el impulso continuará su ciclo dentro del circuito (reentrada). Los impulsos formados dentro del circuito se diseminan alrededor del miocardio adyacente. Las ondas p y los complejos QRS se producen por esta diseminación pasiva de la activación. Las micro reentradas se producen comúnmente en el nódulo AV. También se forman re entradas usando el nódulo AV como una vía y un haz accesorio como una segunda vía (Pre-excitación). Para finalizar la taquicardia se pueden realizar maniobras o administrar drogas que bloquean la conducción del impulso por una de las vías y así se interrumpe la reentrada SUPRAVENTRICULARES Se originan por encima de la bifurcación del haz de His, por tanto la conducción del impulso eléctrico se hace por la vía normal y el QRS resultante es angosto < 0,12 seg. o 120 miliseg. (o < de 3 cuadraditos chicos) VENTRICULARES Se originan por debajo de la bifurcación del haz de His, por tanto la conducción del impulso eléctrico se realiza por una vía anormal lo que hace que los ventrículos no se despolaricen en forma simultánea y el QRS resultante es ancho > 0,12 seg o 120 miliseg. (o > 3 cuadraditos chicos) MAM 07 11 MECANISMOS DE LAS TAQUICARDIAS TIPOS DE TAQUICARDIA SEGÚN ORIGEN Reentrada Origen SUPRA VENTRICULAR VENTRICULAR
- 12. CENTRO DE FORMACION EN APOYO VITAL AVANZADO MAM 07 12 FIBRILACION / FLUTTER AURICULAR Fisiopatología • Impulsos auriculares más rápidos que los del nódulo sinusal • FA: los impulsos forman múltiples vías caóticas, aleatorias, a través de las aurículas • Aleteo auricular: los impulsos adoptan una trayectoria circular alrededor de las aurículas, iniciando las ondas de aleteo • Mecanismo: re-entrada Criterios definitorios y características por ECG Concepto fundamental sobre la FA: un ritmo irregularmente irregular, con variación tanto del intervalo R-R como de la amplitud de la onda R, siempre es una FA Concepto fundamental sobre el aleteo auricular: se observan ondas de aleteo con patrón en dientes de sierra clásico Fibrilac ión aurFicAu l a r Frecuencia • Ventricular: Amplio rango de respuesta ventricular • Frecuencia auricular de 300-400 lpm. Flutter o aleteo auricular • Frecuencia auricular de 220-350 lpm • Frecuencia ventricular depende del grado de bloqueo o conducción del nódulo AV • Respuesta ventricular rara vez > 150-180 lpm. debido a los límites de conducción del nódulo AV Ritmo • Irregular (irregularmente irregular) • Ritmo auricular regular (a diferencia de la FA) • Ritmo ventricular a menudo regular • Relación fija de los complejos ventriculares respecto del ritmo auricular ,es decir 2:1, 3:1 Ondas p • Sólo ondas caóticas de FA • Se llaman ondas f. • No se observan ondas p verdaderas • Es clásico el patrón en dientes de sierra • En D2,D3 ,avF y V1 se ven mejor QRS • Se mantiene ≤ 0,10-0,12 seg, a menos que el complejo QRS resulte distorsionado por las ondas de fibrilación/aleteo o por defectos de conducción a través de los ventrículos Manifestaciones clínicas • Dependen de la frecuencia ventricular: si es muy alta disnea, EPA. • La pérdida de la contracción auricular al llenado ventricular puede ocasionar caída del débito cardiaco y disminución de la perfusión coronaria • El ritmo irregular a menudo se percibe como palpitaciones • Puede ser asintomático Etiologías comunes • SCA, Cardiopatía Coronaria, ICC, Valvulopatías, Hipoxia, TEP, fármacos, Hipertiroidismo. Tratamiento recomendado Ver algoritmo de taquicardias
- 13. CENTRO DE FORMACION EN APOYO VITAL AVANZADO MAM 07 13 FIBRILACION AURICULAR LENTA: observe las ondas f de la fibrilación, irregulares, al igual que las distancias entre los QRS ( irregularmente irregular) FLUTTER AURICULAR CON CONDUCCION AV VARIABLE: el flutter puede ser irregular en la distancia entre los QRS si la conducción por el nódulo AV es variable (va cambiando de 3:1 a 4:1). FIBRILACION AURICULAR RAPIDA: mientras más rápida es, “tiende a verse” regular, pero si la analiza con detención, verá la irregularidad. A esta frecuencia es difícil ver las ondas de fibrilación. FLUTTER AURICULAR 2:1. Cuando la taquicardia es a complejo angosto y regular a una frecuencia de 150 lpm, sospeche un flutter pues dado que la frecuencia de las ondas auriculares tiende a ser de 300 lpm, si conduce 2:1 (de 2 ondas auriculares, solo una logra llegar al ventrículo y generar un QRS), la frecuencia ventricular será la mitad, o sea 150 un QRS por cada dos ondas de flutter
- 14. CENTRO DE FORMACION EN APOYO VITAL AVANZADO Fisiopatología • Aparecen focos de automatismo que despolarizan las aurículas desde distintos focos Criterios definitorios y características por ECG Por definición, debe haber 3 o más ondas p que difieren en polaridad (arriba/abajo), forma y tamaño, dado que el impulso auricular es generado a partir de múltiples focos • Frecuencia auricular: > 100 lpm.; por lo general mayor de 130 lpm. • Frecuencia ventricular: la misma auricular si todos los impulsos auriculares se conducen a los ventrículos, puede ser menor si algunas ondas p ectópicas no logran conducirse por el nódulo AV • PR: variable porque la distancia de las ondas p ectópicas al nódulo AV es variable. • Ondas p: por definición debe haber más de 3 ondas p que difieren en polaridad (arriba/abajo),forma y tamaño, pues el impulso auricular es generado a partir de múltiples focos. • Complejos QRS: angosto,≤ 0,10 seg. en ausencia de un defecto de conducción Etiologías comunes • La causa más importante es la EPOC (cor pulmonale) en la que la hipertensión pulmonar impone mayor esfuerzo al ventrículo y aurícula derechas. • La aurícula disfuncional y dilatada da origen al automatismo • También en intoxicación digitálica (con bloqueo AV típica), cardiopatía reumática, SCA. Tratamiento recomendado • Tratar la enfermedad de base • Controlar frecuencia cardíaca con antiarrítmicos dependiendo de función ventricular • No realizar cardioversión MAM 07 14 TAQUICARDIA AURICULAR MULTIFOCAL (multifocal) y a una frecuencia rápida e irregular intraventricular Manifestaciones clínicas • Los pacientes pueden no presentar signos clínicos • Puede haber síntomas de taquicardia inestable TAM: P1, P2,P3 y P4 son ondas p de distinta forma y dirección
- 15. CENTRO DE FORMACION EN APOYO VITAL AVANZADO Fisiopatología • Fenómeno de reentrada: los impulsos se originan y reciclan repetidamente debido a la formación de circuitos de reentrada en el nódulo AV o a reentradas que utilizan el nódulo AV y una vía accesoria. Criterios definitorios y características por ECG Concepto fundamental Taquicardia regular de complejo angosto sin ondas p (porque habitualmente no se ven, coinciden con el QRS) y de comienzo y término o ambos súbito, paroxístico (a diferencia de las taquicardias ectópicas o automáticas en que el comienzo y término es gradual con un aumento y descenso progresivo de la frecuencia) Frecuencia: > 120 lpm pero rara vez < de 150 lpm, puede llegar hasta 250 lpm. Ritmo: regular Ondas p: se observan pocas veces porque la frecuencia rápida hace que la onda p se pierda en las ondas T precedentes o porque se originan en una zona baja de la aurícula Complejo QRS: normal, angosto (por lo general ≤ 0,10 seg.) Manifestaciones clínicas • Palpitaciones percibidas por el paciente en el comienzo paroxístico; ansiedad, incomodidad • Baja tolerancia al ejercicio con frecuencias muy altas • Puede haber síntomas de taquicardia inestable Etiologías comunes • Vía de conducción accesoria en muchos pacientes con TPSV • En individuos, por lo demás sanos, numerosos factores pueden provocar el paroxismo, ej. cafeína, hipoxia, cigarrillos, ansiedad, falta de sueño, fármacos. • La TPSV también es más frecuente en pacientes con Enf.Coronaria, EPOC, ICC. Tratamiento recomendado Si se desconoce el diagnóstico específico, intentar maniobras terapéuticas/diagnósticas con o Estimulación vagal o Adenosina o Si no convierte paso a algoritmo de TPSV MAM 07 15 TAQUICARDIA PAROXISTICA SUPRAVENTRICULAR TPSV
- 16. CENTRO DE FORMACION EN APOYO VITAL AVANZADO Fisiopatología • El intervalo QT está prolongado • Aumenta el período refractario relativo (“período vulnerable”) del ciclo cardíaco. • Aumenta la probabilidad de que se produzca un foco irritable (un extrasístole ventricular) • El fenómeno R sobre T a menudo induce taquicardia ventricular Criterios definitorios por ECG Concepto fundamental: los complejos QRS polimorfos presentan un patrón típico, la amplitud de la TV aumenta y disminuye en un patrón regular y los complejos QRS van variando su polaridad, de negativa a positiva o a la inversa. Frecuencia auricular: no se ven ondas p, no se puede determinar Frecuencia ventricular: 150-250 complejos/min. Complejos ventriculares: muestran el clásico patrón “huso-nudo” Manifestaciones clínicas • La mayoría de las veces sintomática: hipotensión,síncope,ortostatismo • Son infrecuentes la torsade asintomática, la torsade sostenida y la torsade “estable” • Tienden a deteriorarse a TV sin pulso o FV Etiologías comunes Lo más frecuente es que aparezca en contexto de prolongación del intervalo QT por: • Fármacos: antidepresivos tricíclicos, digoxina, antihistamínicos de acción prolongada • Alteraciones electrolíticas y metabólicas (hipokalemia,hipomagnesemia) • QT largo congénito • Isquemia MAM 07 16 TORSADES DE POINTES. Es un subtipo de TV polimorfa sobre la onda T (fenómeno R sobre T) Tratamiento recomendado Medir QT en ritmo sinusal QT largo • Tratar isquemia • Corregir alteraciones metabólicas Después tratamientos: • Magnesio • Sobreestimulación con Marcapasos • Sobreestimulación farmacológica (Isoproterenol) • Fenitoína • Lidocaína Torción de punta huso nudo
- 17. CENTRO DE FORMACION EN APOYO VITAL AVANZADO Bloqueo AV de primer grado 1.- Todas las ondas p son conducidas al ventrículo. Cada QRS tendrá una onda p asociada. 2.- El PR se prolonga > 0,20 seg.(> de 1 cuadrado grande o 5 cuadraditos chicos) Bloqueo AV de segundo grado 1.- Algunas ondas p van seguidas de QRS (se conducen al ventrículo) y otras no son seguidas de QRS (no se conducen al ventrículo) MAM 07 17 BLOQUEOS AURICULO VENTRICULARES Existen dos tipos de bloqueo AV de segundo grado a.- Bloqueo AV de segundo grado Mobitz I: 1.- Algunas ondas p van seguidas de QRS (se conducen al ventrículo) y otras no se conducen (no son seguidas de QRS) 2.- Las ondas p conducidas muestran un alargamiento PROGRESIVO del PR hasta que la siguiente no se conduce y luego se repite el ciclo. Los intervalos RR se van acortando en forma progresiva coincidiendo con el alargamiento del PR hasta que aparece una pausa, que contiene a la onda p no conducida. Por tanto la frecuencia ventricular se ve irregular. Intervalo RR se acorta progresivamente Intervalo PR se alarga b.- Bloqueo AV de segundo grado Mobitz II 1.- Algunas ondas p van seguidas de QRS (se conducen al ventrículo) y otras no se conducen (no son seguidas de QRS) 2.- Las ondas p conducidas en forma sucesiva muestran un PR fijo o constante.
- 18. CENTRO DE FORMACION EN APOYO VITAL AVANZADO MAM 07 18 Mobitz I El bloqueo AV de segundo grado Mobitz I o de Wenckebach se sitúa en el nódulo AV. A menudo es causado por exceso de acción del sistema parasimpático que inhibe el nódulo AV o drogas con efectos parasimpáticos. Dado que la conducción hacia el ventrículo se realiza por las vías normales, el QRS será angosto. Es sensible al uso de atropina que inhibe la acción del parasimpático. El bloqueo AV de segundo grado Mobitz II se origina bajo el nódulo AV, en el haz de His o en alguna de sus ramas. Si la conducción hacia el ventrículo se origina desde una de las ramas, el QRS será ancho y no responderá a la atropina pues las fibras del parasimpático solo llegan hasta el nódulo AV En cada trazado chequee: 1. Intervalo PR o Siempre prolongado en bloqueo AV de primer grado o Aumento progresivo encada serie de ciclos en el BAV de segundo grado Mobitz I o Totalmente variable en el BAV de tercer grado 2. Ondas p sin QRS o Bloqueo AV de segundo grado Mobitz I y II o Bloqueo AV de tercer grado, frecuencia auricular y ventricular independientes Nódulo AV Haz de His Rama derecha Rama izquierda
- 19. CENTRO DE FORMACION EN APOYO VITAL AVANZADO Bloqueo AV de tercer grado 1.- No hay ninguna onda p conducida. La actividad auricular es independiente de la ventricular. La frecuencia auricular es mayor que la ventricular. Hay más ondas p que QRS. 2.- La frecuencia ventricular es regular 3.- Si el foco automático de escape es nodal, el QRS será angosto y la frecuencia entre 40 y 60. Responde a atropina. Si el escape es ventricular, el QRS será ancho y la frecuencia entre 20 y 40, no responde a atropina. EXTRASISTOLES O LATIDOS PREMATUROS Se debe a una despolarización que se adelanta al ritmo sinusal (prematuro) y se reconoce por la aparición “precoz” de un complejo QRS. Según su origen pueden ser auriculares, de la unión o ventriculares. Cuando un extrasístole sigue a cada latido normal se utiliza el término bigeminismo. Cuando sigue a un segundo latido normal se utiliza el término trigeminismo. MAM 07 19 OTRAS ARRITMIAS Latido extra o extrasístole a b c EXTRASISTOLE AURICULAR • QRS precedido de onda p distinta a la p sinusal • Complejo QRS semejante a los del ritmo sinusal (angosto) • Intervalo a continuación del extrasístole no compensatorio (menor que 2 intervalos RR, es decir distancia b-c es menor que distancia a-b)
- 20. CENTRO DE FORMACION EN APOYO VITAL AVANZADO EXTRASISTOLE VENTRICULAR • No precedido de onda p • Complejo QRS ancho y bizarro con onda T de polaridad inversa al QRS • Pausa compensatoria • Pueden ser de una sola morfología (monomorfo o unifocal) o de diferente morfología MAM 07 20 (polimorfo o multifocal) EXTRASISTOLÍA VENTRICULAR BIGEMINADA: alterna un complejo sinusal normal con un extrasístole, el segundo, cuarto y sexto complejos son ventriculares. El ritmo de base es sinusal. EXTRASISTOLÍA VENTRICULAR POLIMORFA O MULTIFOCAL: Hay latidos prematuros ventriculares de al menos 2 morfologías diferentes. El ritmo de base es sinusal.
- 21. CENTRO DE FORMACION EN APOYO VITAL AVANZADO Generador de pulso (batería) electrodo MAM 07 21 MARCAPASO ARTIFICIAL El generador del Marcapaso emite un estímulo en forma regular, el cual es registrado en el ECG como una espiga angosta y vertical. Cada estímulo debe capturar (es decir despolarizar) el miocardio en contacto con el electrodo. La despolarización entonces se conduce a través del miocardio Si el electrodo se sitúa en el ventrículo, el QRS resultante será ancho. ESPIGA cable Las flechas indican la espiga del marcapaso seguida de un QRS ancho. El latido sin espiga es un latido propio que inhibe el estímulo del marcapaso