Anestesia , historia, tipos, anatomía. Uaeh.
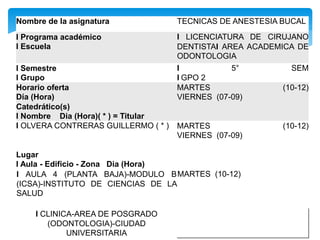
- 1. Nombre de la asignatura TECNICAS DE ANESTESIA BUCAL I Programa académico I Escuela I LICENCIATURA DE CIRUJANO DENTISTAI AREA ACADEMICA DE ODONTOLOGIA I Semestre I Grupo I 5° SEM I GPO 2 Horario oferta Día (Hora) MARTES (10-12) VIERNES (07-09) Catedrático(s) I Nombre Dia (Hora)( * ) = Titular I OLVERA CONTRERAS GUILLERMO ( * ) MARTES (10-12) VIERNES (07-09) Lugar I Aula - Edificio - Zona Dia (Hora) I AULA 4 (PLANTA BAJA)-MODULO B (ICSA)-INSTITUTO DE CIENCIAS DE LA SALUD MARTES (10-12) I CLINICA-AREA DE POSGRADO (ODONTOLOGIA)-CIUDAD UNIVERSITARIA
- 2. HISTORIA DE LA ANESTESIA
- 3. A través del tiempo el hombre se ha inquietado y preocupado por mitigar o al menos controlar el dolor físico. En ocasiones con buenos resultados, en otras con menos suerte.
- 30. Los anestésicos locales de uso clínico en odontología se los puede clasificar de acuerdo a su estructura química en: 1.-Anestésicos del grupo ester 2.- Anestésicos del grupo amida Según la duración del efecto anestésico en: 1. Anestésico de corta duración 2. Anestésicos de duración intermedia 3. Anestésicos de larga duración No todos los anestésicos locales que se han sintetizado tienen aplicación clínica; Anestésicos locales de uso clínico.
- 31. En el grupo ester se han usado: · Procaína · Propoxicaina · Tetracaína · Benzocaína Los anestésicos del grupo amida que tiene aplicación clínica son: · Lidocaína · Mepivacaína · Prilocaína · Etidocaína · Bupivacaína · Articaína
- 32. ESTRUCTURA
- 33. Subunidad 1: núcleo aromático Es el principal responsable de la liposolubilidad de la molécula. Está formada por un anillo benzénico sustituido. La adición de más grupos a este nivel aumentará la liposolubilidad. Subunidad 2: unión éster o amida Es el tipo de unión del núcleo aromático con la cadena hidrocarbonada y determinará el tipo de degradación que sufrirá la molécula: los amino-ésteres son metabolizados por las pseudocolinesterasas plasmáticas y los amino-amidas a nivel hepático, siendo estas últimas más resistentes a las variaciones térmicas. Subunidad 3: cadena hidrocarbonada Generalmente es un alcohol con dos átomos de carbono. Influye en la liposolubilidad de la molécula que aumenta con el tamaño de la cadena, en la duración de acción y en la toxicidad.
- 34. Subunidad 4: grupo amina Es la que determina la hidrosolubilidad de la molécula y su unión a proteínas plasmáticas y lo forma una amina terciaria o cuaternaria. Según los sustituyentes del átomo de nitrógeno variará el carácter hidrosoluble de la molécula. Otra característica de estas moléculas, excepto la de lidocaína, es la existencia de un carbono asimétrico, lo que provoca la existencia de dos esteroisómeros "S" o "R", que pueden tener propiedades farmacológicas diferentes en cuanto a capacidad de bloqueo nervioso, toxicidad o de ambos. En general las formas "S" son menos tóxicas. La mayoría de preparados comerciales están disponibles en forma racémica de anestésico local, excepto la ropivacaína, constituida tan solo por el enantiómero S-ropivacaína.
- 35. Acción corta: procaína, propoxicaína. Acción intermedia: lidocaína, mepivacaína, prilocaína. Tienen una duración en la pulpa de 20 a 30 minutos, en tejidos blandos 1-1,5 hrs. Acción prolongada: etidocaína, bupivacaína. En tejidos blandos de 10 hrs. Clasificación según duración de su acción
- 36. PROCAINA
- 37. En el año 1904, EINHORN, químico alemán sintetiza la procaína a partir del ácido para amino benzoico, sustancia segura que produce una anestesia de corta duración pero que no provoca reacciones semejantes a las inducidas por la cocaína; fue usada como anestésico local por mas de 50 años en combinación con otras sustancias. A partir de la segunda mitad del siglo XX se inicia la síntesis de nuevos anestésicos con características mejoradas con respecto a la procaína, entre ellos cabe mencionar la lidocaína sintetizada en el año 1948; posteriormente se sintetizó la mepivacaína, la prilocaína y otros de aparición mas reciente como la articaína, bupivacaína y etidocaína. Todos estos anestésicos mejoraron la calidad y duración de la anestesia; son sustancias seguras pero que no dejan de tener algunas limitaciones que el odontólogo debe conocer para prevenir o tratar complicaciones o reacciones adversas que suelen provocar.
- 38. Nombre genérico. Un nombre comercial es novocaína. Con este anestésico se evitaron reacciones adversas de la cocaína. Se uso por 50 años. Actualmente se usa como patrón de medida de la potencia y toxicidad, asignándole un valor de 1. Buen anestésico de infiltración. No tiene acción como anestésico tópico. Tiene un gran efecto vasodilatador.
- 39. Efectos colaterales: Por ser vasodilatador aumenta el sangrado en la zona. Al ser absorbidos rápidamente, el efecto era corto y aumentaba su toxicidad. Otros inconvenientes, al igual que los demás del grupo ester: Es alergizante, llega a la formación de ácido para aminobenzoico. Tiene antagonismo con las sulfas. Período de inducción largo. Surte efecto al rato. Hipersensibilidad por pertenecer al grupo éster. Toxicidad: ¼ de la cocaína. Dosis máxima: 6 mg por Kg de peso hasta un máximo de 400 mg.
- 40. Cálculo cantidad de anestesia El tubo de anestesia tiene un volumen de 1,8 cc. La concentración de la solución de anestesia puede ser al 2%, al 3%, al 0,5%, al 4%. Principalmente las primeras 2, según tengan o no vasocontrictor. Una solución al 2% en 1 cc cúbico tiene 20 mg., si esto se multiplica por 1,8 cc, se obtienen 36 mg de solución anestésica. Si es al 3%, se tienen 30 mg. x 1,8 cc = 54 mg. de solución anestésica.
- 41. PROPOXICAINA
- 42. Nombre comercial: rabocaína. Potencia anestésica: 7 – 8 comparado con procaína. Toxicidad: 7 – 8. Concentración: 0,4% Período de inducción: 2 – 3 minutos
- 43. Siempre viene combinada con procaína, combinación conocida como cartucho cook: procaína al 2%, procaína al 0,4%. Así se lograba un período de inducción corto (por acción de propoxicaína) y una acción profunda y prolongada (cuando terminaba el efecto de uno, continuaba el otro). Como ambos son del grupo éster, dan reacciones de hipersensibilidad, a su vez de gran poder vasodilatador, por lo que siempre debían venir con vasocontrictor. Dosis máxima: 6 mg por kilo con maximo de 400 mg. Máximo 11 tubos al 2%. El cartucho cook se dejó de usar porque venía con metil o propil parabenceno, bactericida y bacteriostático, durante su período de metabolización se producía ácido para amino benzoico, alergizante, provocando también problemas de sensibilidad. Al comprar soluciones anestésicas no deben tener metil o propil parabenceno, por lo mismo.
- 44. LIDOCAINA
- 45. Del grupo amida, no tiene las reacciones adversas de la procaína. Tiene poder vasodilatador menor que la procaína. El bisulfito de sodio se le adiciona a la solución para proteger la oxidación del vasocontrictor. Las soluciones anestésicas deben ser claritas, si se ve de color café, el vasocontrictor se ha oxidado y el tubo se debe desechar. Da una anestesia profunda, tiene buen poder de difusión dentro de los tejidos. Antes había que introducirse dentro del conducto suborbitario para anestesiar, por ejemplo, el dentario inferior, con lo que se lesionaba el nervio, produciéndose parestesia.
- 46. Nombre comercial: xilocaina, xylotol, lignocaína, lidocaton, octocaína, dimecaína Potencia: 2 Toxicidad 2 Acción vasodilatador menor que la procaína, pero igual considerable. Período de inducción: 2 – 3 min. Se puede usar como tópico (dimecína) e infiltración. Se puede usar con o sin vasocontrictor. Cuando se usa sin vasocontrictor 3% Con vasocontrictor (generalmente epinefrina a una concentración 1:50000, 1:100000, 1:200000), 2%. Administración 4,4 mg por kilo Se debiera usar vasocontrictor a una concentración 1:100.000. Para niños 1:200.000. 1:50.000 se usa solamente cuando se quiere aprovechar la epinefrina para provocar zona de isquemia en cirugía.
- 47. Sin vasocontrictor a 2% - 3%: Tejido pulpar: 5 – 10 minutos. Tejidos blandos: 40 – 60 min. Con vasocontrictor al 1:50.000 o 1:100.000 Tejido pulpar: 60 – 90 minutos. Tejidos blandos: 2 – 3 horas.
- 48. MEPIVACAINA
- 49. Nombre comercial: carbocaína, arestocaína, isocaína. Semejante a lidocaína. Es el anestésico sintético que tiene menos acentuado el efecto vasodilatador. Se indica en aquellos enfermos en los que está prohibido el uso de vasoconstrictores. Período de inducción corto. Potencia y toxicidad 1,5 – 2. Exenta de complicaciones alérgicas. Concentraciones: al 2% con vasoconstrictor, al 3% sin vasoconstrictor. Dosis máxima 4,4 mg por kilo. Máximo 300 mg. Ver tiempo de anestesia de mepivacaína con y sin v vasoconstrictor.
- 50. PRILOCAINA
- 51. Tipo amida. Concentración 4% 6 mg por Kg de peso hasta un máximo de 400 mg. Metabolización en hígado y pulmones. Efectos colaterales: cuando se sobrepasa la dosis de los 400 mgrs, provoca metahemoglobinemia. En la metabolización de la prilocaína se produce propil-amida y ortotolhuidina. La metahemoglobinemia es una condición en la cual se desarrolla un estado de cianosis con problemas respiratorios y cardíacos en el cual la sangre aparece de color café achocolatado.
- 52. La hemoglobina está unida a 4 átomos de fierro al estado ferroso, unido a su vez cada Fe++ a una molécula de oxígeno. La molécula de hemoglobina es inestable y está continuamente siendo oxidada, quedando al estado férrico (Fe+++), caso en que no se produce entrega de oxígeno. La hemoglobina oxidada con ión férrico se llama metahemoglobina. Existe la enzima metahemoglobinemia reductasa, que continuamente reduce Fe+++ a Fe++. En un individuo normal el 99% es Fe++. Los productos de metabolización de la prilocaína bloquean la metahemoglobinemia reductasa, por lo que la hemoglobina se encuentra al estado de metahemoglobina. Luego de 4 o 5 horas aparece letargo, problemas respiratorios, cianosis en piel y mucosas. El tratamiento no es oxígeno puro, sino azul de metileno, 1,5 mgrs por kilo de peso por vía intravenosa, o ácido ascórbico en 200-300 mgr vía intramuscular. Lo mismo pasa con la articaína.
- 53. BUPIVACAINA
- 54. De larga duración, 10 hrs. Concentración 0,5%. Indicación de uso en casos de procedimientos quirúrgicos con períodos dolorosos post anestésicos. Así se posterga el uso de analgésicos. Se dice que incluso al final tendría un poder analgésico. Es tóxico a nivel cardíaco. Todavía no está en uso en Chile a nivel odontológico. Contraindicación: no darlo en niños, sobre todo en anestesias que involucran el labio, porque se pueden provocar autolesiones. Lo mismo para personas discapacitadas. Se administran 1,3 mgr por kg de peso, máximo 90 mgrs.
- 55. Etidocaína Igual que la bupivacaía. Pero la concentración es 1,5%. 8 mgrs por kilo de peso, máximo 400 mgrs. Articaína Del grupo amida, concentración 4%, produce metahemoglobinemia. Tiene un alto poder de difusión, el que se manifiesta en que podría evitar las anestesias por el lado palatino al hacer procedimientos quirúrgicos en maxilar superior. Recién está llegando a Chile.
- 57. Musculos temporales Origen:porcion escamosa del temporal Insercion:apofisis coronoides del maxilar inferior Accion: cierre, retrusion
- 58. Musculos maseteros Origen:arco cigomatico Insercion:cara externa de la rama ascendente del maxilar inferior Accion: cierre
- 59. Pteriogoideo externo: Origen: fasciculos superior.ala mayor del esfenoides Insercion: fasciculo superior.disco articular de la ATM Fasciculo inferior:condilo del maxilar inferior. Accion: contraccion de amos pterigoideos. Protusion Apertura Contraccion unilateral: lateralidad
- 60. Pteriogoideo interno Origen: apofisis pteriogoides esfenoides Insercion Cara interna rama escendente mandibula. Accion: cierre
- 62. NERVIO TRIGEMINO V PAR CRANEAL
- 74. Preparacion de la jeringa Colocacion del cartucho Colocacion de la aguja Consideraciones antes de aplicar un anestesico local
- 75. Tenemos jeringas con las que podemos aspirar, la jeringa lleva un dispositivo que se clava al émbolo del carpule y permite desplazarlo hacia atrás y crear una presión negativa y en el caso de estar dentro de la luz de un vaso sanguíneo penetrará sangre dentro del carpule de anestesia, y otras que hacen la autoaspiración, o sea al punzar un vaso penetra sangra directamente al interior del carpule Jeringas tipo carpule
- 76. Jeringas tipo carpule. De aspiración y autoaspiración Partes que componen la Jeringa: Anillo para el dedo pulgar. Sujetador para los dedos. Barril de la jeringa para el cartucho. Vástago con arpón. Adaptador para la aguja.
- 77. Partes Bisel Hueco Rancor Adaptador plástico Extremo penetrante Calibre Se refiere al diámetro del lumen de la aguja. Mientras menor es el número mayor es el diámetro. Las mas usadas en odontología son: 25 G – 27G - 30G La 25G provee mejor acción de aspiración LONGITUD Las agujas dentales están disponibles en 3 tamaños: Largas: 40 mm Medianas: 25 mm Cortas : 15mm Las agujas nunca deben ser introducidas hasta el rancor Xq es el punto mas débil de la aguja agujas
- 78. El cartucho consta de 4 partes: Tubo cilíndrico de vidrio Cubierta de aluminio Diafragma Stopper (freno de goma)
- 79. Anestesia Local: Puede ser: I. Tópica. II. Infiltrativa. III. Troncular o regional, intra o extraoral.
- 80. Son 6 técnicas: 1.-Submucosa superficial. Consiste en la aplicación de un anestésico local justo por debajo de la mucosa. 2.-Supraperiostica. Es la mas común o denominada infiltrativa ,es el deposito de la solución anestésica entre la mucosa y el periostio. 3.-Subperiostica. Es la que se aplica entre la cortical externa y el periostio, es una técnica muy dolorosa. 4.-Intraosea. Es el deposito del anestésico en pleno espesor de la medula del hueso maxilar. 5.-Intraseptal. Consiste en inyectar la solución anestésica dentro del ligamento periodontal. 6.-Intrapulpar. Se requiere tener la pulpa expuesta , consiste en inyectar la solución anestésica dentro de la cámara o conducto pulpar Anestesia infiltrativa
- 81. Referencia Anatómica. Bóveda palatina, línea media detrás de los incisivos centrales superiores que se encuentra este orificio por donde sale este nervio que coincide con la papila incisivo o palatina, la única vía es la intra bucal Existen 3 técnicas. Punción directa. Punción lateral. Punción anterior. Inervación. Incisivo central. Incisivo lateral. Canino. Anestesia del nervio nasopalatino
- 82. • Referencia Anatómica. Se ubica en la apófisis horizontal del hueso palatino y a nivel de la raíz de la 2 y 3 molar se encuentra una depresión que sale el nervio palatino anterior • La única vía es la intra bucal. Complicaciones si es la punción esta muy atrás tendremos problemas deglutorios o fonatorios. Por anestesia del paladar blando • Inerva. La fibra mucosa y encía palatina Anestesia del nervio palatino anterior
- 83. Referencia Anatómica. El nervio bucal rama del maxilar inferior se separa después que este atraviesa el agujero oval, cursa hacia abajo entre las 2 porciones del pterigoideo externo para poder llegar al borde anterior del musculo masetero , o a un nivel oclusal similar al de la 3 molar Se realiza la infiltración sub mucosa en el fondo del surco vestibular frente a la raíz distal de la 2 y 3 molar. Inervación . Mucosa y periostio de la región vestibular de los molares. Región geniana. Comisura y tercio externo del labio inferior. Anestesia del nervio bucal
- 84. Referencia Anatómica. Por difusión del dentario inferior también se puede anestesiar este nervio , aisladamente a la misma altura a nivel de la raíz distal de 2 y 3 molar encía lingual se introduce la aguja en el espacio de la rama ascendente y el pterigoideo interno a lo largo de la cara interna, por debajo de la mucosa se introduce 2/3 de la aguja. Se utiliza en casos de intervenciones en piso de voca Inervación. 2/3 anteriores de la lengua piso y cara interna de boca y encia del maxilar inferior Nervio lingual
- 85. Referencia Anatómica. Se encuentra entre la 1 y 2 Pre molar en la parte media de la mandíbula. En un paciente adulto se ubica en tercio superior. En un niño se ubica en el tercio inferior. Inervación. Labio inferior. 1Pre molar. Caninos y Incisivos. Nervio mentoniano
- 86. • Nervios: – Palpebral inferior – Nasal lateral – Labial superior • Áreas anestesiadas: – Vestíbulo de la zona incisivo – canina homolateral – Cara interna del labio superior – Piel de parpado inf., ala nasal, región nasogeniana y labio superior
- 87. • Técnica Básica - Esta situado en la misma línea del eje del 2do premolar. - En el punto de unión entre los tercios medio e interno del reborde orbitario inferior. - Con la mirada fija hacia adelante, esta 1 – 4 mm por dentro de la línea pupilar. - Esta a 5 – 10 mm, 8 mm como promedio aprox. por debajo del reborde orbitario inferior. Se busca al nervio a la salida del foramen infraorbitario, en una situación siempre mas baja para evitar herir al tronco nervios y vasos que acompañan. Solución Inyectada: 1,8 cc
- 88. La aguja se introduce en dirección al hueso, la aguja se introduce aprox. De 3 a 5mm. Técnica de anestésica sublingual: - consiste en una anestesia por infiltración en el área del piso de la boca, es necesario cuidar la profundidad de la aguja, ya que se encuentra la glándula Sublingual. nervio incisivo
- 89. Referencia Anatómica. Discurre entre la cara interna de la rama hacendente mandibular y el musculo pterigoideo externo penetra en un orificio superior conocido como el conducto dentario inferior Existen 2 técnicas Directa e indirecta. Inervación . maxilar inferior periostio , encía y dientes de cada emiarcada Falla de la anestesia tróncular. conocimiento deficiente de la anatomía local de la región. Variantes anatómicas individuales. Variaciones debido a la edad. Técnica incorrecta. Anestesia del nervio dentario inferior
- 90. Tecnica directa Para el Plano Vertical Usaremos como referencia digital la cresta oblicua externa y nos imaginamos una línea imaginaria paralela al plano oclusal de los molares inferiores entre 6 a 10 mm por encima. Para el Plano Horizontal Se visualiza la depresión o Fosa pterigotemporal que se forma lateralmente al ligamento pterigomandibular.
- 91. Tecnica indirecta Tiempo 1: El cuerpo de la jeringa reposa sobre la cara oclusal de los molares homolateral, resbalando hacia atrás se perfora la mucosa y el musculo buccinador hasta chocar con el hueso del trígono retromolar. El recorrido suele ser de unos 5mm como máximo
- 92. Tiempo 2: Se lleva la jeringa forzadamente hacia la comisura labial homolateral para salvar el obstáculo que supone la cresta temporal. Se avanza la aguja, paralelamente a la superficie del trígono retromolar, y cuando se sobrepasa la cresta temporal, hay que detenerse porque ya se ha penetrado al espacio pterigomandibular. El recorrido de la aguja en este tramo es de 10 mm como máximo.
- 93. Tiempo 3: Se lleva la jeringa hacia el lado contralaterales, mas o menos hasta la región de los premolares. Se la hace resbalar por encima de la cortical interna de la rama ascendente de la mandíbula hasta llegar al obstáculo que representa la espina de Spix. Justo al inicio de este recorrido se inyecta un volumen de unos 0,3cc para anestesiar el lingual. Al llegar ahí se retira 1 mm y se inyecta el resto del cartucho.
- 94. Intraligamentosa: - Inyeccion en el espacio periodental - Diagnostico en caso de dolor difuso de origen desconocido - Lidocaina con o sin adrenalina
- 95. Intraseptal: -Entre los dientes y en el tejido esponjoso -Evita anestesia tejidos blandos -Rapida y de corta duracion
- 96. Intra-osea: Anestesia en el hueso alveolar Extraccion, pulpitis inmediata, hiperestesia dental Tratamiento de la neuralgia del nervio dental inferior
- 97. Intra-pulpar: - Como complemento cuando la anestesia inicial sea inadecuada - Se hace solo se hay exposicion pulpar - Pequeña cantitad de anestesico en gel, se dolorosa
- 98. Para apical: Técnica más empleada en odontología. - El anestésico tiene que sobrepasar el periostio, cortical externa y parte de la médula ósea del maxilar.
- 99. Carlos Macouzet Olivar. Anestesia local en odontologia. www.slideshare.net/feita123/tecnicas-anestesicas ocw.uv.es/ciencias-de-la-salud/cirugia- bucal/34715mats10.pdf Stanley F.Malamed. Manual de anestesia local Bibliografias